📝EN BREF
- Un positionnement incorrect du bras pendant la mesure de la pression artérielle entraîne une surestimation importante, menant à des mauvais diagnostics d’hypertension chez jusqu’à 54 millions d’adultes américains
- L’essai ARMS Crossover a montré que la position du bras sur les genoux augmente les lectures de 3,9 mmHg, tandis que les bras suspendus sans support montrent une augmentation de 6,5 mmHg par rapport aux mesures correctement prises avec un bras soutenu.
- Les facteurs physiologiques, comme les changements dans la pression hydrostatique et la diminution du retour veineux, provoquent des lectures élevées lorsque les bras ne sont pas correctement soutenus au niveau du cœur pendant la mesure.
- Les mauvais diagnostics dus à une position incorrecte du bras affectent les décisions de traitement, entraînant des traitements inutiles qui exposent les patients à d’autres complications de santé.
- Il est essentiel d’assurer une position standardisée du bras lors des mesures de la pression artérielle et d’utiliser des équipements appropriés, comme des accoudoirs ajustables, pour garantir un diagnostic précis. Des stratégies pour protéger la santé de votre cœur sont également incluses ci-dessous
🩺Par le Dr. Mercola
Des mesures précises de la pression artérielle sont plus importantes que vous ne le pensez. L’hypertension, souvent appelée « tueur silencieux », est la principale cause de maladies cardiovasculaires et de décès évitables dans le monde. Chaque année, des millions de personnes souffrent de crises cardiaques et d’AVC, liés à une pression artérielle mal contrôlée.
Lorsque vous consultez votre médecin, la lecture de votre pression artérielle joue un rôle crucial dans l’élaboration de votre plan de santé. Si votre pression artérielle est mesurée de manière incorrecte, cela aura des conséquences graves. Une surestimation pourrait entraîner une prescription de médicaments inutiles et du stress, tandis qu’une sous-estimation pourrait passer à côté d’un diagnostic crucial nécessitant une attention immédiate.
Dans l'étude d'octobre 2024 intitulée « Arm Position and Blood Pressure Readings: The ARMS Crossover Randomized Clinical Trial », publiée dans « JAMA Internal Medicine », les chercheurs ont exploré comment les différentes positions des bras lors des mesures de la pression artérielle influencent l’exactitude des lectures. Cette mesure incorrecte pourrait faussement diagnostiquer jusqu’à 54 millions d’adultes américains comme étant hypertendus.
Quelles sont les pratiques actuelles en matière de mesure de la pression artérielle ?
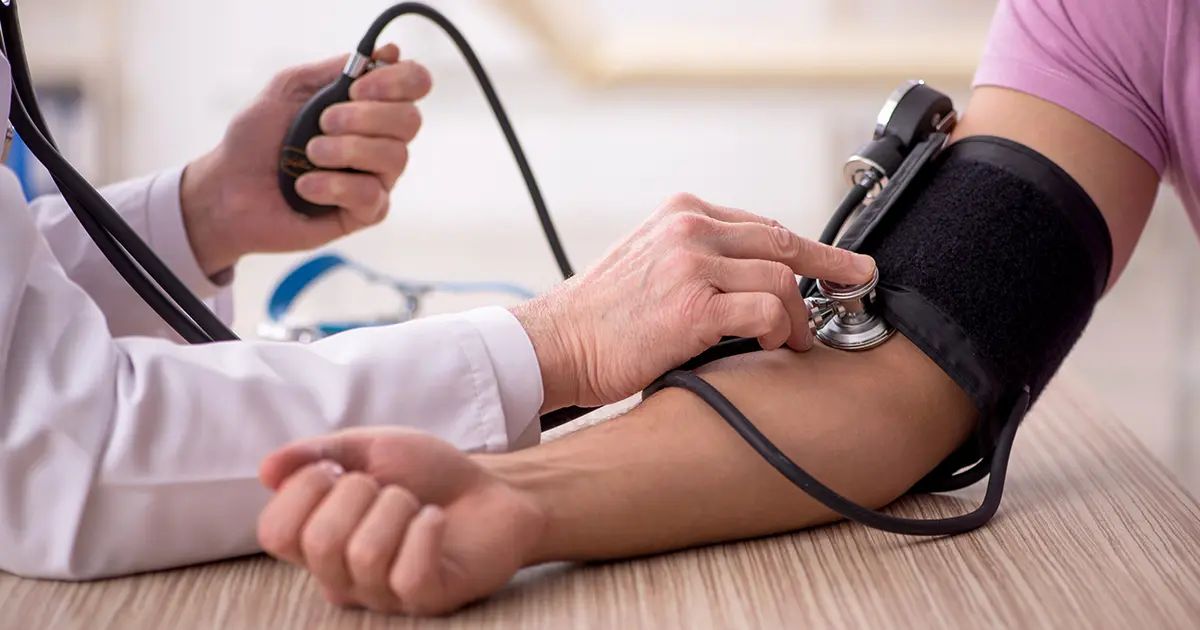
Lors de la mesure de la pression artérielle, les directives cliniques soulignent l’importance de soutenir le bras sur une table avec le brassard au niveau du cœur pour garantir des mesures précises. Cette position standardisée permet d’assurer la constance et la fiabilité des résultats. Cependant, dans les milieux cliniques quotidiens, il est souvent négligé d’adopter cette position idéale du bras.
Malgré ces recommandations, des positions non standard sont fréquemment utilisées. De nombreux professionnels de santé mesurent la pression artérielle avec les bras des patients reposant sur leurs genoux ou suspendus sans support. Ces positions alternatives entraînent des inexactitudes dans les mesures de la pression artérielle.
Des facteurs tels qu’un espace limité, des contraintes de temps et un manque de formation contribuent à l’utilisation courante de mauvaises positions du bras. Bien qu’il ait longtemps été suspecté que la position du bras influence les mesures de la pression artérielle, les études précédentes visant à confirmer ce phénomène comportaient des limitations.
Beaucoup d’entre elles comprenaient trop peu de participants, manquaient de randomisation ou testaient des positions qui ne sont pas habituellement utilisées en milieu clinique. Ces lacunes méthodologiques ont affecté la validité de leurs résultats, rendant difficile d’en tirer des conclusions définitives sur l’influence de la position du bras sur les mesures de la pression artérielle.
Une nouvelle étude éclaire davantage la manière dont la position du bras influence la pression artérielle
Pour combler ces lacunes, des chercheurs de l’Université Johns Hopkins ont réuni 133 adultes de Baltimore et testé trois positions différentes du bras lors des mesures de la pression artérielle. Contrairement aux études précédentes cet essai a utilisé une méthode aléatoire croisée, garantissant que chaque participant ait expérimenté toutes les positions du bras. Cette méthode a permis d’obtenir des données plus fiables sur l’impact réel de la position du bras sur les lectures de la pression artérielle.
L’essai « ARMS Crossover » a révélé que les positions non standard, comme le repos du bras sur les genoux ou suspendu sur le côté, entraînaient systématiquement des mesures plus élevées de la pression artérielle. Ce résultat est significatif, car il suggère que des millions de personnes pourraient être faussement diagnostiquées comme hypertendues simplement en raison de la position de leurs bras lors des contrôles de la pression artérielle.
Selon les chercheurs, avoir le bras posé sur les genoux augmente considérablement les mesures de la pression artérielle. Plus précisément, la pression artérielle systolique (PAS) était surestimée de 3,9 mmHg en moyenne, et la pression artérielle diastolique (PAD) a augmenté de 4,0 mmHg par rapport à la position standard du bureau. Ces augmentations sont suffisamment importantes pour influencer les décisions médicales, entraînant des traitements inutiles.
De plus, cette surestimation a été observée de manière cohérente dans divers sous-groupes, y compris ceux ayant un indice de masse corporelle (IMC) plus élevé et les personnes n'ayant pas consulté de professionnels de santé au cours de l'année écoulée. Cette cohérence met en évidence que la position du bras sur les genoux est un problème généralisé, ne se limitant pas à des populations spécifiques, et que la commodité de poser un bras sur les genoux dans les environnements cliniques souvent surchargés prime sur le respect des directives.
L'étude a également révélé que laisser le bras pendre sans soutien provoquait une surestimation encore plus grande de la pression artérielle. Dans cette position, la PAS a augmenté de 6,5 mmHg en moyenne, et la PAD a augmenté de 4,4 mmHg par rapport à la position de référence du bureau. Une augmentation de 6,5 mmHg de la PAS est cliniquement significative et peut facilement faire entrer une personne dans la catégorie de l'hypertension.
La surestimation dans la position latérale était également plus marquée chez les individus dont la PAS était déjà élevée. Pour ceux dont la PAS était de 130 mmHg ou plus, l'augmentation était encore plus importante, la surestimation de la PAS atteignant environ 9 mmHg. Cette amplification dans les groupes à risque élevé exacerbe le risque de mauvais diagnostic, car ces personnes sont déjà vulnérables aux complications cardiovasculaires.
L'étude souligne que les positions de bras non soutenues ne sont pas de simples écarts mineurs, mais des facteurs substantiels qui déforment les mesures de la pression artérielle. Dans l'ensemble, l'essai « ARMS Crossover » fournit des preuves solides que les positions de bras non standard, comme les positions sur les genoux ou latérales, entraînent une surestimation substantielle de la pression artérielle.
Comprendre les raisons physiologiques derrière la surestimation de la pression artérielle
Lorsque votre bras n'est pas correctement positionné, la distance entre votre cœur et le brassard de pression artérielle change. Si votre bras repose sur vos genoux ou pend le long de votre corps, le brassard pourrait être sous le niveau du cœur. Cette différence de hauteur augmente la pression hydrostatique dans l'artère brachiale, rendant votre mesure de la pression artérielle plus élevée qu'elle ne l'est réellement.
De plus, lorsque votre bras n'est pas soutenu, votre corps réagit en ajustant le flux sanguin pour maintenir la stabilité. Les positions de bras non soutenues diminuent le retour veineux, ce qui signifie que moins de sang retourne vers votre cœur. Pour compenser, vos vaisseaux sanguins se contractent, augmentant ainsi la résistance vasculaire et élevant votre pression artérielle. En outre, laisser votre bras pendre librement provoque une tension musculaire, ce qui augmente temporairement votre pression artérielle encore davantage.
Ces réponses physiologiques aident votre corps à maintenir l'équilibre, mais elles conduisent également à des lectures de la pression artérielle inexactes. Comprendre ces réactions corporelles vous permet d'être plus vigilant lors des futures mesures de pression artérielle, garantissant des résultats plus précis.
Conséquences plus larges du mauvais diagnostic de l'hypertension
Un mauvais diagnostic de l'hypertension a des répercussions profondes sur des millions de personnes. Il conduit à une surprescription de médicaments antihypertenseurs qui sont liés à divers effets secondaires indésirables, tels que la toux persistante, l'hypotension orthostatique, les déséquilibres électrolytiques, la dysfonction rénale, la prise de poids, la dysfonction sexuelle et les changements d'humeur.
Ces effets secondaires altèrent considérablement votre qualité de vie et entraînent une polypharmacie, où plusieurs médicaments sont prescrits pour traiter les symptômes causés par d'autres médicaments. La polypharmacie augmente le risque d'interactions médicamenteuses, ce qui aggrave les effets secondaires ou crée de nouveaux problèmes de santé. Par exemple, la combinaison d'antihypertenseurs avec des statines entraîne des complications graves, comme un risque accru de diabète de type 2, des douleurs musculaires et des lésions hépatiques.
De plus, un traitement inutile augmente la probabilité de non-observance des médicaments, car les patients deviennent frustrés par les effets secondaires de médicaments dont ils n'ont pas besoin. Cette non-observance entraîne un contrôle erratique de la pression artérielle, compliquant davantage la gestion médicale.
Au-delà de la santé individuelle, les conséquences environnementales de la surprescription de médicaments antihypertenseurs méritent également d'être prises en compte. La production et l'élimination des médicaments excédentaires contribuent à la pollution de l'environnement, en particulier des systèmes aquatiques. Des médicaments comme les bêtabloquants et les statines sont de plus en plus détectés dans les écosystèmes aquatiques, où ils représentent une menace pour la faune et la qualité de l'eau.
Meilleures pratiques pour une mesure précise de la pression artérielle
Pour éviter une mauvaise mesure de la pression artérielle, les auteurs de l'étude recommandent d'utiliser des appareils automatiques de mesure de la pression artérielle afin de minimiser les erreurs humaines et d'éliminer les incohérences inhérentes aux mesures manuelles. Des dispositifs comme le ProBP 2000, utilisé dans l'ARMS Crossover Trial, fournissent des mesures précises et répétables, réduisant ainsi la variabilité souvent observée avec les mesures manuelles.
Il est également important de standardiser les protocoles de mesure dans tous les environnements de soins de santé afin d'assurer la cohérence. Des directives claires concernant le positionnement des bras, la sélection de la taille du brassard et la préparation des patients aident les professionnels de santé à obtenir des mesures précises et comparables. Cette standardisation soutient de meilleures décisions de diagnostic et de traitement, améliorant ainsi les résultats pour les patients.
Former les professionnels de santé au bon positionnement des bras est une autre recommandation clé pour garantir que tous les prestataires de soins respectent les techniques de mesure standardisées. Éduquer les patients est tout aussi important pour s'assurer qu'ils suivent la bonne position du bras lors des mesures de la pression artérielle, tant dans les milieux cliniques qu'à domicile.
Enfin, l'étude souligne l'importance d'équiper les environnements cliniques des outils appropriés, tels que des accoudoirs réglables, des tables robustes et des brassards de pression artérielle de taille adéquate, pour maintenir un bon positionnement des bras.
De la mesure précise à la gestion active : stratégies pour une pression artérielle saine
Bien que l'étude présentée mette en évidence l'importance d'une mesure précise de la pression artérielle pour un diagnostic et un traitement approprié, gardez à l'esprit que, même avec des techniques de mesure parfaites, de nombreuses personnes souffrent toujours d'hypertension réelle nécessitant une gestion. Maintenir un niveau de pression artérielle sain nécessite une approche globale. Voici quelques stratégies que je vous recommande d’adopter :
|
Évitez les huiles de graines et les aliments
transformés : Les huiles
de graines sont une source principale d’acide linoléique, un type d’acide gras
polyinsaturé oméga-6 (AGPI). Une consommation excessive d’AL est associée à
presque toutes les maladies chroniques, notamment l’hypertension artérielle,
l’obésité, la résistance à l’insuline et le diabète. L'AL s’intègre
dans vos membranes cellulaires, causant du stress oxydatif, et y reste
pendant jusqu’à sept ans. Les métabolites oxydatifs de l’acide linoléique
(OXLAM) sont responsables de dommages cellulaires significatifs, en
particulier aux cellules endothéliales. Ces dommages contribuent à la
dysfonction vasculaire, qui est un facteur clé de l’apparition des arrêts
cardiaques et des crises cardiaques. Pour protéger
votre santé cardiovasculaire, je vous recommande de réduire radicalement
votre consommation d'AL en éliminant les huiles de graines de votre cuisine.
Évitez les aliments transformés, souvent chargés en huiles de graines, ainsi
que les repas au restaurant, car la plupart sont préparés avec ces huiles
malsaines. |
|
Passez du temps sous le soleil : L’exposition au soleil stimule la
production d’oxyde nitrique (ON), ce qui dilate vos vaisseaux sanguins et
abaisse votre pression artérielle. L'ON protège également votre endothélium
et augmente la mélatonine mitochondriale pour améliorer la production
d'énergie cellulaire. Cependant, il est important de s’exposer au soleil avec
prudence, surtout si votre alimentation est riche en huiles de graines. Ces huiles,
lorsqu’elles migrent vers la peau, s’oxydent sous l’effet du soleil,
entraînant des inflammations et des dommages à l’ADN, ce qui augmente la
sensibilité aux coups de soleil. Si vous suivez un régime riche en AL, je
vous conseille d’éviter une exposition intense au soleil jusqu’à ce que vous
ayez réduit votre consommation d’huiles de graines pendant quatre à six mois.
Au fur et à mesure que vous réduisez votre apport en AL, augmentez lentement
votre temps passé à l'extérieur. Vous pourrez finalement profiter d’une heure
ou plus pendant les heures de forte exposition au soleil. |
|
Réduisez votre taux d’insuline et de sucre dans le sang
: Des stratégies
simples pour y parvenir incluent l’évitement des aliments ultratransformés et
des édulcorants artificiels, une restriction significative de votre apport en
AL et l’exercice physique régulier. |
|
Gérer le stress chronique : Celui-ci élève à la fois la glycémie et la pression
artérielle, favorise la coagulation sanguine et altère vos systèmes de
réparation. Le cortisol, une hormone clé du stress, réduit la production de
cellules endothéliales. |
|
Optimisez votre santé intestinale : Une mauvaise santé intestinale entraîne une
inflammation systémique, augmentant votre risque de maladies cardiaques.
Certaines bactéries intestinales, en particulier l'Oscillibacter, ont
également été associées à des niveaux de cholestérol plus bas et à un risque
réduit de maladies cardiaques. Ces bactéries décomposent le cholestérol en
molécules plus petites qui n’augmentent pas le risque de maladies cardiaques. Maintenir un
microbiome intestinal diversifié et équilibré, en favorisant en particulier
des bactéries intolérantes à l’oxygène comme Akkermansia, renforce les
défenses intestinales et la santé globale. L'importance de la santé
intestinale dans la prévention des maladies cardiaques dépasse également la
gestion du cholestérol. Les bactéries intolérantes à l’oxygène produisent des
graisses à chaîne courte bénéfiques qui soutiennent la santé intestinale. Cependant, les
facteurs de mode de vie modernes comme la consommation d’huiles de graines et
l'exposition à des toxines comme les
produits chimiques perturbateurs endocriniens dans les plastiques
perturbent cet équilibre délicat, ce qui entraîne une production accrue
d'endotoxines et une inflammation systémique. Pour rétablir votre microbiome
intestinal et réduire l’inflammation, incorporez des aliments fermentés,
comme le yaourt de lait cru, la choucroute, le kimchi ou le kéfir, dans votre
alimentation et envisagez de prendre un probiotique de haute qualité. |
|
Prenez de la coenzyme Q10 : La CoQ10 est un antioxydant puissant essentiel à la
production d'énergie cellulaire, ce qui la rend particulièrement bénéfique
pour les muscles cardiaques, qui contiennent environ 5 000 mitochondries par
cellule. Une étude publiée
dans la revue « Antioxydants (Basel) » indique que la CoQ10 aide à réduire le
stress oxydatif, abaisse le risque de mortalité cardiovasculaire et améliore
les résultats chez les patients subissant une chirurgie de pontage
coronarien. Elle aide
également à prévenir l’accumulation de lipoprotéines de basse densité oxydées
(oxLDL) dans les artères, réduit la rigidité vasculaire et l’hypertension,
améliore la fonction endothéliale en réduisant les espèces réactives de
l'oxygène (ROS) et augmente les niveaux de ON. Une autre étude
récente sur une grande cohorte chinoise, publiée dans la revue « Nutrients »,
a trouvé que l’apport alimentaire modéré en CoQ10 était protecteur contre
l’apparition de l’hypertension. |
|
Augmentez vos niveaux de magnésium : Ce minéral joue un rôle dans le transport
du calcium et du potassium à travers les membranes cellulaires, ce qui est
important pour la « conduction de l’influx nerveux, la contraction
musculaire, le tonus vasomoteur et le rythme cardiaque normal ». Consultez
mon article, « Un
manque de ce minéral essentiel peut affaiblir votre corps », pour en savoir plus. |
🔎Sources et références :
- 1, 2, 3, 4, 5, 6, 7, 8, 9, 16 JAMA Intern Med 2024 Oct 7:e245213
- 10 MedlinePlus, High Blood Pressure Medications
- 11 Int. J. Chem. and Lifesci., 2021, 10 (5), 2131-2144
- 12 Statpearls [Internet]. Polypharmacy
- 13 Mayo Clinic, Statins Side Effects
- 14 HRB Open Res. 2021 Mar 17;2:29
- 15 Water 2023, 15(20), 3536
- 17 NIH, April 16, 2024
- 18 PeerJ. 2018; 6: e4790
- 19 Antioxidants (Basel). 2021 May; 10(5): 755
- 20 Nutrients 2024, 16(15), 2478
- 21 Asian Journal of Complementary and Alternative Medicine, 2023, Volume 11, Issue 02